Эпидуральная и спинальная анестезия
ModernLib.Net / В.а. Карячкин / Эпидуральная и спинальная анестезия - Чтение
(стр. 3)
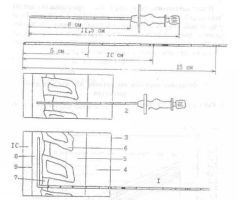
Рис.9. Определение длины катетера в эпидуральном пространстве. Пример №1. Полная длина эпидуральной иглы - 11,5см. Катетер проведён через просвет иглы до тронной метки (на 15см). Длина катетера в эпидуральном пространстве: 15-11,5 = 3,5см. 1 - эппдуральный катетер. 2- пункционная игла. 3- кожа. 4- подкожная клетчатка. 5- надостистая связка, 6- остистый отросток, 7- жёлтая связка. 8 -эпндуральное пространство, 9 - наружный листок твёрдой мозговой оболочки. 10 - субарахноидальное пространство. После катетеризации эпидурального пространства вводят "тест-дозу" местного анестетика в объёме 2,0-3,0 мл. Тщательное наблюдение за больным в течение 5 минут позволяет выявить признаки развивающегося спинального блока (см. гл. IV). При отсутствии данных за развитие спинномозговой анестезии вводят основную дозу местного анестетика. Дозировка местных анестетиков для эпидуральной анестезии I. Расчёт по номограмме Доза /мл/сегм./ Пример расчёта: Больной 55 лет, рост 180см. Операция - устранение паховой грыжи. Иннервация: Th
8
-
122 - 5 дерматомов L
I
- 5- 5 дерматомов S
I
- 5- 5 дерматомов Всего: 15 дерматомов Объём анестетика (мл) = 15 х 1,1 = 16,5
II Расчёт по формуле V на 1 сегмент = 3,113 - 0,0252 х возраст (лет)
III Расчётна массу тела V= 15 - 17 мг/кг/час Таблица 11 Сегментарная дозировка 2% раствора лидокаина V= мл/сегмент х число сегментов 20 - 30 лет 1,75 - 1,6 мл/сегм 40 - 50 лет 1,50 - 1,4 мл/сегм 60 - 70 лет 1,25 - 1, 1мл/сегм 80 лет 1,0 мл/сегм
IV. Дозировка местных анестетиков у детей Таблица 13 Дозировка тримекаина для эпидуральной анестезии у детей
Новорожденные0,5 %; 5 - 7 мл; 10 - 15 мг/кг
Менее
1
года1,0 %; 4 - 9 мл; 8 - 15 мг/кг
1
- 4
года2,0%; возраст + 2 мл; 4 - 6 мг/кг
5 - 9
лет2,0%; возраст + 1 мл; 4 - 6 мг/кг
9 - 13
лет2,0%; до 10 мл; 4 - 6 мг/кг
Особенности применения некоторых местных анестетиков для эпидуральной анестезии
Максимальная разовая доза лидокаина без адреналина для эпидуральной анестезии составляет 400мг (4,5 мг/кг), с адреналином - 500мг (7мг/кг). Для анестезии в грудном отделе позвоночника используют 10-15мл 2% раствора лидокаина (200-300 мг). В поясничном отделе 2% раствор лидокаина используется в объёме 15-20мл (300-400мг), 1,5° о раствор лидокаина - 20-25мл (300-375мг).
Максимальная разовая доза бупивакаина составляет 150мг, а в сочетании с адреналином - 200мг. Максимальная суточная доза - 400мг. При использовании 0,75% раствора бупивакаина первое введение препарата осуществляется в объёме 10-20мл (75-150мг), повторные введения - по 3-5мл. Длительность анестезии достигает 6-9 часов. При использовании 0,25-0,5% раствора бупивакаина начало действия отмечается на 10-12 минуте, длительность анестезии достигает 4-6 часов. В послеоперационном периоде интервал между введениями должен быть не менее 3 часов.
Мепивакаин для эпидуральной анестезии используется в 1%, 1,5% и 2% растворах. Максимальная разовая доза препарата 400мг, суточная - 1000мг. Начало действия 2% раствора мепивакаина отмечается на 7-15 минуте, длительность анестезии составляет до 3-5 часов. Интервал между введениями не должен быть менее 1,5 часов.
Однократная доза незакаина - 800мг, а в сочетании с адреналином - 1000мг. Для эпидуральной анестезии в грудном отделе применяют 1,5-2,0 мл/сегм. (30-60мг), в поясничном отделе - 2,0-2,5 мл/сегм. (40-75мг) 2-3% раствора незакаина. Повторное введение препарата в дозе на 3-6мл меньшей, чем первоначальная, выполняется через 40-50 минут после первой инъекции. Общий объём раствора составляет 15-25мл (300-750мг). Длительность действия анестезии незакаином составляет 30-60 минут, а при сочетании с адреналином 60-90 минут.
Разовая доза 1% раствора этидокаина составляет 300мг (4,0мг/кг), при использовании адреналина - 450мг (5,5 мг/кг).
Обычно используемая дозировка - 0,7-1,7 мл/сегм. Повторное введение препарата выполняется через 2-3 часа после первой инъекции.
Общая характеристика местных анестетиков представлены в таблице 14.
Таблица 14 Характеристика местных анестетиков, используемых для эпидуральной анестезии
Лидокаин 2%
Макс. разовая доза (мг) 400
Сила 1,0
Токсичность 1,0
Начало (мин) 8 - 12
Длительность (часы) до 1,3
Тримекаин 2,5%
Макс. разовая доза (мг) 400
Сила 0,45
Токсичность 1,0
Начало (мин) 7 - 10
Длительность (часы) 1,0 - 1,5
Бупивакаин 0,5%
Макс. разовая доза (мг) 150
Сила 4,0
Токсичность 2,0
Начало (мин) 10 - 12
Длительность (часы) 3,0 - 3,5
Прилокаин 2%
Макс. разовая доза (мг) 900
Сила 0,65
Токсичность 0,77
Начало (мин) 10 - 13
Длительность (часы) 2,0 - 3,0
Мепивакаин 2%
Макс. разовая доза (мг) 400
Сила 1,0
Токсичность 1,8
Начало (мин) 7 - 15
Длительность (часы) 3,0 - 5,0
Этидокаин 1%
Макс. разовая доза (мг) 300
Сила 4,0
Токсичность 5,5
Начало (мин) 10 - 12
Длительность (часы) 4,0 - 6,0
Азакаин 0,75%
Макс. разовая доза (мг) 420
Сила 3,5
Токсичность 3,6
Начало (мин) 25 - 30
Длительность (часы) 5,0 - 10,0
Незакаин 2%
Макс. разовая доза (мг) 800
Сила 0,5
Токсичность 0,3
Начало (мин) 1 - 2
Длительность (часы) 0,5 - 1,0
Ропивакаин
Макс. разовая доза (мг) 150
Сила 4,0
Токсичность 2,0
Начало (мин) 10 - 12
Длительность (часы) 3,0 - 3,5
Однако, местные анестетики не лишены недостатков. Длительность действия наиболее распространённых из них (тримекаин, лидокаин) достаточно невелика, что увеличивает нагрузку на медперсонал, а также вероятность инфицирования эпидурального пространства при частых введениях в послеоперационном периоде. Первоначальное введение больших доз препаратов, увеличение количества больных с множественными сопутствующими заболеваниями приводит к тому, что развиваются тяжёлые осложнения, преимущественно глубокая артериальная гипотензия.
Клинический опыт последних лет показал, что применение для эпидуральной аналгезии наркотических аналгетиков даёт мощный и продолжительный болеутоляющий эффект. Максимальную длительность аналгезии обеспечивает морфин (до 24 и более часов), минимальную - фентанил (до 4 часов). Эффективность послеоперационной эпидуральной аналгезии зависит от точной идентификации эпидурального пространства и подведения аналгетика к заинтересованным сегментам спинного мозга. Большое значение имеет и выбор дозы препарата (табл.15).
Таблица 15 Дозировка наркотических аналгетиков, используемых для эпидуральной аналгезии
Морфин 2мг - 0,1 мг/кг
Фентанил 100 - 200мкг
Петидин 25 - 100мг
Альфентанил 15 - 30мкг
Лофентанил 5 мкг
Метадон 4 - 6 мг
Бупренорфин 60 - 300 мкг
Буторфанол 1 - 4мг
Фенопиридин 2 мг
Налбуфин 5 мг
Омнопон 10мг
Пентазоцин 0,2 - 0,4 мг/кг
Просидел 5 - 10 мг
Промедол 20мг
У больных с хроническим болевым синдромом достаточно введения 2-Змг морфина, у больных с острой болью в послеоперационном периоде 4-5мг.
Примечательно, что осложнения, возникающие в период проведения эпидуральной аналгезии наркотическими аналгетиками, носят дозозависимый характер. При использовании морфина в дозе 5 мг у 60% больных отмечается задержка мочеиспускания, а при использовании 7мг - у 100%.
Следует отметить, что разрешёнными фармакопеей России к эпидуральному применению являются морфин и фентанил.
Было отмечено и снижение болеутоляющей активности эпидурально введённого морфина, который на 6-7 сутки был практически не эффективен.
Подобного рода недостатков лишена эпидуральная аналгезия клофелином, который используется в дозе 100-200 мкг.
Начало действия клофелина отмечается на 5-6 минуте, достаточная аналгезия развивается через 15-30 минут. Болеутоляющий эффект клофелина длится от 3,5 до 24 часов, в среднем - 8,5 часов. Причём, длительность аналгезии и её качество оставались такими же и на 5-6 сутки введения. Хорошие результаты эпидуральной аналгезии клофелином достигнуты в 83-90% случаев.
Эпидурально введённый клофелин через 15 минут снижал систолическое артериальное давление на 10-15%, максимум снижения приходится на 60 минуту - на 15-18%. Снижаются на 6,1% среднединамическое давление, на 8,6% частота сердечных сокращений, на 8,9% общее периферическое сопротивление. Минутный объём сердца, ударный объём и сердечный индекс не меняются. Частота дыханий уменьшается на 19%,возрастают дыхательный объём на 31% и жизненная ёмкость лёгких на 50%. РаО
2возрастает на 8%, РаСО2 уменьшается на 9,5%.
Таким образом, изменения показателей гемодинамики и дыхания при эпидуральной аналгезии клофелином носят нормализующий характер и способствуют гладкому течению послеоперационного периода.
Глава VI. ЛЕЧЕБНОЕ ПРИМЕНЕНИЕ ЭПИДУРАЛЬНОЙ АНАЛГЕЗИИ
Эффекты эпидуральной аналгезии не ограничиваются только выключением проводимости в спинальных корешках в результате введения местноанестезирующего препарата или наркотика. Под влиянием эпидуральной блокады в организме происходят разнообразные и сложные физиологические реакции многих органов и систем, лечебные эффекты которых значительно шире и глубже, чем обезболивающие свойства. Использование эпидуральной аналгезии в терапии - это относительно новый подход к лечению тяжёлых заболеваний и состояний, в основе которых лежит спазм гладкой мускулатуры (бронхиолоспазм, спазм сфинктеров, артериоспазм и др.), основанный на сегментарной десимпагизации органов и систем в комплексе с другими специфическими методами воздействия на основные звенья патогенеза страдания. Блокада ноцицептивной афферентации оказывает как общее воздействие, нормализующее соотношение адренергических и холинергических систем организма, так и местное влияние в виде вазодилятации и увеличения кровотока, релаксации гладкой мускулатуры и бронходилятации, расслаблении сфинктеров и протоков желёз. Эпидуральная аналгезия при астматическом статусе Симпатическая блокада, вызываемая эпидуральной аналгезией у больных, находящихся в астматическом статусе, увеличивает внутрилёгочный кровоток, улучшает газообмен в лёгких, уменьшает артериальную гипоксемию. Бронходилятирующий эффект аналгезии основан на законе Кеннона-Розенблютта: "в результате денервации органа его чувствительные структуры делаются во много раз чувствительнее к своему медиатору" (Кеннон У., Розенблют А., 1951). Пункция и катетеризация эпидурального пространства производится на уровне Тh
З
-
4. Объём вводимого местного анестетика (2% раствор лидокаина) определяется необходимостью блокады 7-8 верхнегрудных сегментов (от С
7до Тh
6
-8) из расчёта 1мл/сегм., т.е. 6-8мл. Через 30-40 минут после введения местного анестетика дыхание больных становится свободнее, уменьшается одышка, выдох делается более полным, облегчается отхождение мокроты, уменьшается сопротивление дыхательных путей, уменьшаются явления гипоксии, работа дыхание резко снижается. На фоне эпидуральной аналгезии у больных увеличиваются дыхательный объём на 50%, минутный объём дыхания на 45%, жизненная ёмкость лёгких на 126%. Увеличиваются рН и РаО
2, снижается РаСО
2. Происходит нормализация показателей гемодинамики: артериальное давление снижается на 22,5%, частота сердечных сокращений урежается на 25%, ударный объём, минутный объём сердца и сердечный индекс увеличиваются соответственно на 22,3%, 13% и 37%. Общее периферическое сопротивление снижается на 13,7%.
Эпидуральная аналгезия у больных с острым инфарктом миокарда
Выполнять катетеризацию эпидурального пространства у больных с острым инфарктом миокарда следует до начала терапии антикоагулянтами и фибринолитиками. В противном случае - абсолютно противопоказано. Эпидуральная аналгезия у больных с острым инфарктом миокарда вызывает прерывание афферентной патологической импульсации, сопровождается дилятацией артерий и артериол, уменьшением общего периферического сопротивления, давления в правом предсердии и крупных венах, работы миокарда, частоты аритмий и фибрилляций.
Показанием для применения эпидуральной аналгезии у больных с острым инфарктом миокарда является стойкий, некупирующийся наркотическими аналгетиками, болевой синдром.
Пункцию и катетеризацию эпидурального пространства производят на уровне Th
З
-
4. В качестве препарата для аналгезии применяют 2% раствор лидокаина в дозе 0,5-1,0 мл/ сегм. Для блокады 8 сегментов (С
5-Th
5) обычно используют 5-8мл раствора местного анестетика. Длительность болеутоляющего эффекта составляет 4 - 5 часов. При сочетанном применении раствора местного анестетика с 3 - 4мг морфина длительность аналгезии возрастает до 8-12 часов.
Эпидуральная аналгезия у больных с панкреатитом
У больных с панкреатитом эпидуральная аналгезия полностью купирует болевой синдром, снимает висцеральный вазоспазм, спазм сфинктера Одди, панкреатических и желчных протоков, за счёт чего увеличивается отток панкреатического секрета и желчи, увеличивается перфузия поджелудочной железы, ускоряется нормализация амилазы крови и мочи.
Больным с панкреатитом, которым предполагается выполнение эпидуральной аналгезии, в первую очередь необходимо возместить дефицит ОЦК инфузией коллоидных и кристаллоидных растворов до нормализации ЦВД и гематокрита.
Пункция и катетеризация эпидурального пространства производится на уровне Th
7-8. Доза вводимого анестетика определяется необходимостью блокады 7-8 сегментов спинного мозга (Th
5
- 12) из расчёта 1,2-2,0 мл/сегм. Обычно используют 6-10мл 2% раствора лидокаина. Для увеличения длительности эффекта в раствор местного анестетика добавляют 50-100 мг фентанила.
Эпидуральная аналгезия корешкового болевого синдрома
Показанием для применения эпидуральной аналгезии является упорный, жестокий корешковый болевой синдром, не поддающийся обычным методам консервативного лечения.
Под местной анестезией на уровне L
1
-2пунктируется эпидуральное пространство и вводится сначала смесь, состоящая из 5-6 мл 2% раствора лидокаина или 0,5% раствора маркаина, 50-100 мкг фентанила и 100-200 мкг клофелина, а затем глюкокорортикоид. В качестве последнего используются метилпреднизолон (60-120 мг), гидрокортизон (100-150 мг)
или триамцинолон (75-50 мг). Кортикостероид перед введением разводится в 5-10 мл изотонического раствора хлорида натрия.
Перед извлечением из эпидурального пространства иглу необходимо промыть во избежание образования свищей, т.к. даже следовые концентрации кортикостероидов способствуют их образованию.
Болевой синдром купируется через 15-20 минут после эпидуральной инъекции. При необходимости повторное введение вышеуказанной смеси препаратов выполняют через 24-48 часов. Обычно достаточно 1-2 инъекций.
Эпидуральная анестезия и аналгезия у больных с облитерирующим эндартериитом и ишемическими нарушениями в нижних конечностях
Эпидуральная блокада у больных с облитерирующим эндартериитом выключает патологическую импульсацию из области поражения, улучшает местный кровоток, снимает спазм артериол и гладкой мускулатуры, что приводит к разрыву порочного круга: спазм - ишемия -боль - спазм.
Показания к проведению эпидуральной анестезии и аналгезии у больных с облитерирующим эндартериитом:
1. С лечебной целью - в спастической стадии заболевания.
2. С прогностической целью - при определении показаний к выполнению симпатэктомии. В случае, если имеется положительный эффект (потепление конечности, исчезновение болей, улучшение цвета кожных покровов и др.) симпатэктомия показана, если же эпидуральная анестезия не эффективна -симпатэктомия не показана.
3. Подготовка больных к операции на сосудах нижних конечностей (эпидуральная блокада эффективно купирует тяжёлый болевой синдром, улучшает кровоток в нижних конечностях, трофические процессы, снимает психоэмоциональное напряжение, нормализует сон).
4. Анестезия во время оперативного вмешательства.
5. Послеоперационная аналгезия.
Пункция и катетеризация эпидурального пространства производится на уровне L1-2. В спастической стадии заболевания эпидурально вводят по 15мл 2% раствора лидокаина, причём, в первые 2-3 суток интервал введения составляет 4 часа, затем Р течение 7-10 дней через 6 часов. Для предоперационной подготовки используют эпидурально 3-7 мг морфина в суточной дозе не менее 10мг, клофелина 100-200 мкг в суточной дозе не менее 400 мкг или сочетание 4мг морфина с 50-100 мкг клофелина. Во время операции используются растворы местных анестетиков совместно с клофелином.
В послеоперационном периоде хороший обезболивающий эффект получен после введения 5-7мг морфина, 100-200 мкг клофелина или комбинации 4мг морфина и 50-100 мкг клофелина. Примечательно, что клофелин как после первого эпидурального введения, так и на 5-6 сутки непрерывного применения не изменял выраженности и длительности аналгетического эффекта. В среднем болеутоляющий эффект клофелина продолжается 5 часов.
Эпидуральная анестезия у больных сахарным диабетом
Эпидуральная анестезия, не вызывая стрессорной продукции контринсулярных гормонов, выраженного гликогенолиза и угнетения инсулинопродуцирующей функции поджелудочной железы, предупреждает избыточную катаболическую реакцию в ответ на хирургическую агрессию и сохраняет рациональные адаптационные механизмы углеводного обмена. Все выше указанное является основанием для применения эпидуральной анестезии при хирургических вмешательствах у больных сахарным диабетом.
Показанием для использования эпидуральной анестезии у этой категории больных являются длительные травматические операции на нижнем этаже брюшной полости и нижних конечностях.
После установки на соответствующем уровне в эпидуральном пространстве катетера и проведения тест-дозы, основная доза местного анестетика вводится дробно в два этапа. На первом этапе объем 2% раствора лидокаина составляет 7-10 мл, на втором, через 10-15 минут - 5-7 мл.
Двухэтапность введения основной дозы местного анестетика позволяет своевременно восполнить ОЦК, подобрать оптимальную дозу местного анестетика и избежать артериальной гипотензии.
Поддержание анестезии в интраоперационном периоде осуществляется введением 5-7 мл 2° о раствора лидокаина с интервалом 1,0-1,5 часа. Для аналгезии в послеоперационном периоде целесообразно использовать комбинацию наркотических аналгетиков с центральными адреномиметиками.
Эпидуральная аналгезия в послеоперационном периоде
Болевой синдром поддерживается четырьмя источниками болевой импульсации - кожным, глубоким соматическим, висцеральным и гуморальным, а они, в свою очередь, вызывают рефлекторный сосудистый спазм, образуя порочный круг, ведущий в конечном итоге к общей и органной гиподинамии и развитию разного рода осложнений.
По своему механизму действия Эпидуральная аналгезия способна полностью предотвратить влияние первых Ірех компонентов, что существенно сказывается на течении послеоперационного периода. В условиях эффективной эпидуральной аналгезии полностью купируется болевой синдром, увеличивается двигательная активность больных, они могут свободно дышать и откашливать мокроту, самостоятельно себя обслуживать. Облегчается проведение дыхательной гимнастики.
Симпатолитические эффекты эпидуральной аналгезии способствуют снятию рефлекторного вазоспазма, усилению кишечной перистальтики, увеличению перфузии органов и тканей.
Уровень пункции и катетеризации эпидурального пространства производится в зависимости от области оперативного вмешательства. В качестве препаратов для аналгезии используют растворы местных анестетиков, наркотические аналгетики, центральные адренопозитивные препараты.
Примечательно, что предоперационное эпидуральное введение наркотических аналгетиков, вызывающих блокаду модуляции ноцицептивных импульсов в нейронах задних рогов спинного мозга, сопровождается более длительной послеоперационной аналгезией, чем при введении опиатов после операции. Так, при эпидуральном введении 4 мг морфина за 45-60 мин. до операции длительность послеоперационной анальгезии составляет 15-20 и более часов, тогда как та же доза морфина введенная непосредственно по окончанию операции вызывает обезболивание около 10-12 часов.
Эпидуральная анальгезия является наиболее физиологическим методом п/о обезболиванияпо своей эффективности значительно превосходящим рутинное введение парентеральное введение наркотических анальгетиков и обладающее нормализующим влиянием на показатели дыхания и кровообращения, уменьшающим количество послеоперационных осложнений облегчающим проведение послеоперационною периода.
Эпидуральная аналгезия для обезболивания родов
Показаниями для применения эпидуральной аналгезии служат любые роды при отсутствии противопоказаний к этому виду обезболивания, особенно роды с дискоординированными сокращениями матки, роды двойней, родоразрешение при помощи наложения акушерских щипцов, при позднем токсикозе беременных, а также при наличии тяжёлой сопутствующей эк-страгенитальной патологии (сахарный диабет, болезни печени, почек, пороки сердца, гипертоническая болезнь). Используется эпидуральная анестезия и при операции кесарева сечения.
Трансплацентарная проницаемость местных анестетиков представлена в таблице 16.
Таблица 16 Трансплацентарная проницаемость местных анестетиков
Лидокаин 0,45 - 0,7
Тримекаин 0,46 - 0,67
Бупнвакаин 0,26 - 0,45
Мепивакаин 0,7
Прилокаин 1,0 - 1,2
Этидокаин 0,14 - 0,35
Для обезболивания родов пункция и катетеризация эпидурального пространства выполняется на уровне L
3-4. Аналгезию начинают при раскрытии маточного зева на 5-6 см. В первом периоде родов вводят 10-12 мл 1% раствора лидокаина. По окончании сгибания и внутреннего поворота головки плода дополнительно вводят 10-12 мл 2% раствора лидокаина.
При операции кесарева сечения объём вводимого местного анестетика должен быть достаточен для блокады сегментов с Th5 до L5.
Эпидуральная аналгезия при хроническом болевом синдроме у онкологических больных
Для борьбы с болевым синдромом при инкурабельных онкологических заболеваниях, помимо наркотических аналгетиков, используют эпидуральную химическую денервацию.
Методика эпидуральной химической денервации.
– Катетеризация эпидурального пространства
– После введения пробной дозы местного анестетика определяют границы кожной анестезии.
– Через 30 минут после введения обычной дозы местного анестетика эпидурально вводят (медленно!) 1-2 мл 96 спирта.
Исчезновение или значительное уменьшение болей происходит на 5-7 сутки. Если болевой синдром сохраняется, инъекцию спирта повторяют. Обычно достаточно 2-3 введений спирта.
Глава VII. ОСЛОЖНЕНИЯ ЭПИДУРАЛЬНОЙ И СПИННОМОЗГОВОЙ АНЕСТЕЗИИ И АНАЛГЕЗИИ
При грамотном выполнении эпидуральная и спинномозговая анестезия являются простыми и безопасными методами обезболивания. Основной причиной развития осложнений при их проведении является низкая квалификация врача-анестезиолога, который, помимо желания овладеть этими методами, должен иметь глубокие теоретические знания по вопросам эпидуральной и спинномозговой анестезии, а также в совершенстве владеть методикой проведения реанимационных мероприятий. Практика показывает, что с накоплением опыта частота неудач и осложнений при выполнении регионарной анестезии значительно снижается.
Осложнения эпидуральной анестезии
Перфорация твёрдой мозговой оболочки встречается в 0,4 - 0,8% случаев и диагностируется по вытеканию тёплой спинномозговой жидкости из павильона иглы. Опасность этого осложнения минимальная, если оно вовремя установлено. В этом случае возможен либо отказ от выполнения эпидуральной анестезии, либо проведение длительной спинномозговой анестезии, либо выполнение пункции эпидурального пространства на сегмент выше, либо, оттянув иглу на 2-Змм назад до прекращения истечения ликвора, катетеризируют эпидуральное пространство и относятся к анестезии как к спинномозговой (тест-доза вводится в объёме 2-Змл и, если в течение 10-15 минут спинномозговая анестезия не развивается, вводят основную расчётную дозу местного анестетика). Перфорация твёрдой мозговой оболочки в любом случае диктует необходимость отказа от эпидурального применения морфина. Допустимо использование фентанила в дозе не более 50 мкг.
Осложнения со стороны катетера. Оптимальная глубина проведения катетера при катетеризации эпидурального пространства составляет 3-5 см. При глубокой катетеризации возрастает вероятность смещения катетера в переднебоковые отделы эпидурального пространства, выход его через межпозвоночные отверстия за пределы эпидурального пространства, повреждение венозных сплетений. Во многих случаях это определяет развитие мозаичности, неадекватности анестезии, односторонность обезболивания. Глубокая катетеризация эпидурального пространства чревата опасностью перегиба и узлообразования катетера. При проведении катетера на расстояние менее 2 см возможен выход его из эпидурального пространства, особенно, при изменении положения тела больного.
Артериальная гипотензия. Снижение артериального давления более чем на 30% от исходного расценивается как осложнение, которое встречается у 9% больных, оперированных в условиях эпидуральной анестезии. Артериальная гипотензия чаще возникает у больных со сниженными компенсаторными возможностями сердечно-сосудистой системы (больные в преклонном возрасте, ослабленные, истощенные, с исходной гиповолемией).
Непосредственными причинами гипотонии являются:
– Введение относительно большой дозы местного анестетика, блокирующего более 10 сегментов спинного мозга.
– Введение раствора местного анестетика на фоне не замеченной перфорации твёрдой мозговой оболочки и проникновение анестетика в субарахноидальное пространство.
В результате широкой симпатической блокады снижается тонус сосудов и общее периферическое сопротивление, увеличивается ёмкость сосудистого русла, что ведёт к развитию тяжёлой гипотензии.
Субарахноидальное попадание местного анестетика в дозе значительно превышающей используемую для спинномозговой анестезии, приводит к развитию в течение 2-5 минут тяжёлой гипотензии, резко выраженному "ладьевидному животу", диафрагмальному дыханию с последующим апноэ, потерей сознания, параличу нижних конечностей. Такое состояние называется тотальный спинальный блок.
Сущность изменений, происходящих в организме больного при развитии тотального спинного блока, объясняется тем, что анестетик, распространяясь в краниальном направлении, последовательно блокирует корешки спинномозговых нервов, в составе которых проходят преганглионарные симпатические волокна и волокна, иннервирующие межрёберную дыхательную мускулатуру. В результате развивается гипогензия, выраженность которой зависит от степени вазодилятации. При достижении анестетиком уровня Тh
1выключается иннервация всех межрёберных мышщ и дыхание поддерживается одной диафрагмой. Выключается также симпатическая иннервация сердца, что приводит к брадикардии, снижению сократимости миокарда и сердечного выброса.
Профилактические мероприятия по борьбе с отрицательными проявлениями эпидуральной анестезии заключаются в тщательном отборе больных, точной дозировке местных анестетиков (блокада не более 10 сегментов), проведении инфузионной терапии в режиме гиперволемической гемодилюции в пред- и интраоперационном периодах. С позиций патогенеза гипотензии, являющейся следствием десимпатизации сердца и обширных сосудистых регионов брюшной полости и нижних конечностей, наиболее целесообразно использовать смешанный адреномиметик эфедрин, который ликвидирует дефицит венозного возврата, устраняет брадикардию и оказывает положительное инотропное влияние.
Значительно менее эффективен при развитии артериальной гипотензи "чистый" ?-адреномиметик мезатон, который не увеличивает ни венозного возврата, ни ударного объёма и, кроме того, способствует развитию брадикардии.
В критических ситуациях препаратом выбора является адреналин, который способен восстановить кровообращение даже при остановке сердечной деятельности.
Использование вазопрессоров обеспечивает анестезиологу время для первичного диагноза, позволяет начать массивную инфузионную терапию, а в случае развития тотального спинного блока - ИВЛ. Если лечебные мероприятия начаты своевременно, то прогноз, как правило, благоприятен.
Специфическим осложнением проведения эпидуральной анестезии в родах является развитие синдрома Бернара-Горнера, который проявляется миозом, сужением глазной щели, энофтальмом, а также нарушением слезоотделения, анизокорией, инъекцией сосудов склер, гиперемией кожи, потоотделением с одновременной анестезией отдельных участков кожи верхних конечностей и двигательными нарушениями в них на стороне блокады. Это осложнение связано с широким распространением анестетика по уменьшенному в объёме эпидуральному пространству и блокадой симпатической иннервации зоны шейных сегментов. Уменьшение объёма эпидурального пространства обусловлено сдавливанием маткой сосудов нижней полой вены, расширением венозных сплетений эпидурального пространства, препятствующих оттоку анестетика через межпозвоночные отверстия, использованием окситоцина для усиления схваток.
Страницы:
1, 2, 3, 4
|
|