 |
|
Популярные авторы:: Горький Максим :: Желязны Роджер :: БСЭ :: Андреев Леонид Николаевич :: Борхес Хорхе Луис :: Чехов Антон Павлович :: Азимов Айзек :: Картленд Барбара :: Толстой Лев Николаевич :: Раззаков Федор Популярные книги:: The Boarding House :: Дневник писателя :: Зовите меня Джо :: Бурый волк :: Великие неторопливые короли :: Зимнее пламя :: Жар небес :: Авторитет :: Впечатления :: О мальчике и девочке, которые не замёрзли |
Хирургия грыж брюшной стенкиModernLib.Net / Медицина / Воскресенский Николай Валерианович / Хирургия грыж брюшной стенки - Чтение (стр. 11)
Приводим истории болезни двух оперированных. 1. Больной 16 лет поступил в стационар по поводу отсутствия мошонки и яичек. Мальчик стесняется товарищей, избегает купаться, мало общителен, угнетен. Телосложение правильное, питание удовлетворительное. Со стороны внутренних органов видимых уклонений от нормы нет. При осмотре отмечается отсутствие растительности на лобке. Соответственно мошонке имеется небольшая складчатость кожи и пигментация ее. Половой член развит нормально. В паховых областях как в горизонтальном, так и в вертикальном положении яички не контурируются. При напряжении брюшного пресса грыжевого выпячивания не видно. Паховые кольца едва пропускают кончик мизинца, а над пупартовой связкой неотчетливо пальпируются оба яичка в латеральном отделе пахового канала. Констатирована двусторонняя паховая задержка яичка. Произведен первый этап низведения левого яичка по Тореку—Герцену. На 5-й день после операции больному разрешено вставать, на 7-й день сняты швы в области пахового канала, на 10-й день — на бедре; на 12-й день больной выписан в хорошем состоянии. После выписки продолжал учиться, увлекался футболом. Спустя 2 месяца поступил для второго этапа операции, которая состояла в высвобождении яичка из временного ложа и перемещении его в мошонку, к этому времени уже достаточно растянутую. Часть кожи бедра была использована для пластики дна мошонки. После первой операции больной настоятельно просил произвести такую же операцию справа, что и было выполнено. В настоящее время оба яичка лежат на дне хорошо сформировавшейся мошонки. Следует отметить, что за истекшее время больной заметно возмужал, вторичные половые признаки значительно выражены, исчезло чувство подавленности. Работает строгальщиком на заводе. 2. Больной И., 26 лет, врач, обратился к нам по поводу фимоза и правостороннего крипторхизма. Больной крепкого телосложения, хорошо развит физически, но весьма угнетен наличием аномалии со стороны половых органов, малообщителен. Правое яичко расположено в паховом канале, малоподвижно. Правая половина мошонки гипоплазирована. Через 10 дней после устранения фимоза произведен первый этап операции по Тореку—Герцену. Спустя 3 месяца больной поступил для второго этапа операции. Яичко легко помещено в хорошо растянувшуюся мошонку. В настоящее время больной активен в общественной и личной жизни, общителен, бодр. Яичко находится на одном уровне с левым и почти такой же величины. В обоих приведенных случаях незакрытый брюшинно-паховый отросток был обработан как при врожденной паховой грыже, — проксимальный его отдел выделен, прошит и перевязан как грыжевой мешок (см. рис. 49). В тех случаях, когда канатик удается хорошо отсепаро-вать и заметно удлинить, можно фиксировать яичко к широкой фасции бедра не через белочную оболочку, аза остатки гунтерова тяжа, вокруг которого создается кожная манжетка, как и при операции Торека (модификация Бейля— Китай). Эта методика менее травматична. Второй этап операции через 2—3 месяца состоит лишь в иссечении кожного анастомоза и зашивании небольших ран на бедре и мошонке. В этой операции использован принцип Н. Н. Соколова — тяга за остатки гунтерова тяжа и оболочек, почему этот способ можно назвать операцией Бейля—К и т л и—С о к о л о в а (рис. 63). Следует указать на необходимость индивидуального подхода при выборе способа операции и выполнении ее деталей в каждом отдельном случае паховой задержки яичка, учитывая возраст больного, высоту стояния яичка, наличие односторонней или двусторонней аномалии. 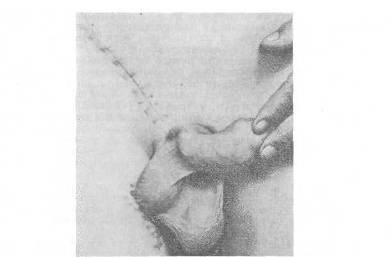 Рис. 63. Больной после операции по Бейлю—Киттли—Соколову. Нам кажется несомненным, что все преимущества имеют двухмоментные операции типа Торека—Герцена в подробно разработанной нами модификации Бейля—Китай—Соколова. Необходимо учесть весьма большое практическое значение оперативного лечения крипторхизма в связи с физической подготовкой контингентов призывного возраста, что обязывает уделять большое внимание получению безупречных результатов этой далеко не простой операции. При эктопии яичка практический интерес представляет промежностное положение его (ectopia testis perinealis), так как оно легко просматривается и может явиться неожиданной находкой при операции свободной или ущемленной грыжи. Об этой аномалии надо помнить при неясных случаях. С. Л. Горелик описал два случая сочетания косой паховой грыжи с промежности ой эктопией. В одном из них промежностное яичко было обнаружено при операции ущемленной паховой грыжи (в промежность было эктопировано яичко вместе с влагалищным отростком брюшины), во втором — аномалия была распознана до операции. Больной В., 20 лет, поступил по поводу правосторонней паховой грыжи. При осмотре справа рядом с мошонкой обнаружена широкая кожная складка, переходящая у внутренней поверхности бедра в кожу промежности, где прощупывается яичко. При кашле и натуживании кожная складка увеличивается за счет грыжевого выпячивания, спускающегося в промежность. Паховое кольцо расширено. Правая половина мошонки значительно меньше левой. Raphe scroti и складчатость кожи хорошо выражены. Левая половина мошонки, левое яичко и паховый канал уклонений от нормы не представляют. Диагноз: правосторонняя паховая грыжа и промежностная эктопия правого яичка. Операция. Типичный для грыжесечения разрез продолжен по направлению грыжевого выпячивания. Пересечен тяж, фиксировавший яичко в промежности и непосредственно переходящий в дистальный отдел влагалищного отростка. Произведена высокая перевязка грыжевого мешка, пластика пахового канала по Жирару. До зашивания пахового канала яичко перенесено в расширенную тупым путем правую половину мошонки и через кожу дна мошонки пришито к бедру (семенной канатик достаточной длины). Послеоперационное течение гладкое. В противоположность неспустившемуся яичку промежностное яичко удается легко переместить в мошонку, ибо канатик при эктопированном яичке имеет обычно достаточную длину. Детали хирургической техники и предупреждение опасностей при операции косой паховой грыжи, сочетающейся с крипторхизмом, а также при операциях по поводу паховой и абдоминальной задержки яичка. 1. При рассечении кожи и подкожной клетчатки надо помнить о возможности надапоневротического расположения яичка, чтобы избежать его повреждения. 2. При рассечении оболочек яичка и гунтерова тяжа следует остерегаться повреждения семявыносящего протока, который у нижнего полюса яичка нередко спускается в виде извитой удлиненной петли. 3. Лучше всего обнаружить семенной канатик и яичко путем рассечения общей влагалищной оболочки, как это рекомендуется при операции врожденной грыжи (см. рис. 49). В проксимальном отделе надо сделать поперечный разрез собственной оболочки яичка и канатика (приподняв оболочки инфильтрацией новокаина) и, осторожно отделив от элементов семенного канатика центральный отдел собственной оболочки яичка, проверить, сообщается ли просвет влагалищного отростка (брюшинно-пахового) со свободной брюшной полостью (что бывает в большинстве случаев). При наличии сообщения с брюшной полостью брюшинно-пахо-вый отросток высоко выделяют и проксимальный отдел его перевязывают, как грыжевой мешок. 4. Удлинение семенного канатика является относительным и происходит за счет выпрямления его изгибов путем рассечения оболочек и тяжей. Семявыносящий проток выпрямляется (удлиняется) обычно без затруднений. Надо избегать повреждения сосудов и осторожно рассекать в продольном и поперечном направлениях оболочки и тяжи острым скальпелем (или ножницами), не выпуская из поля зрения элементы семенного канатика (видеть сосуды при проходящем свете!) 5. Целесообразно при препаровке семенного канатика проводить осторожное (пальцевое) выделение семенного канатика в фасциальной воронке (у глубокого пахового кольца), а также еще более осторожно сдвигать vasa epigastrica inferiores с окружающей их клетчаткой, что может дать заметное удлинение семенного канатика. 7. Формирование кожной манжетки (бедренно-мошоночного анастомоза) упрощается, если наложить сначала два узловатых шва на углы разрезов. На заднюю губу накладывают внутрикожно тонкие кетгутовые узловатые швы. 8. При удачном удлинении семенного канатика можно завершить операцию по Бейлю—Китли— Соколову или же применить простую орхидопексию (фиксировать яичко у дна мошонки). 9. При абдоминальной задержке яичка лучшему обнаружению его помогает ползучий новокаиновый инфильтрат у самого устья влагалищного отростка, а также осторожная тракция за отсепарованные оболочки и канатик. Если при коротком семенном канатике не удается низвести в мошонку хорошо развитое яичко, можно закончить операцию фиксацией его у поверхностного пахового кольца, а дальнейшее низведение произвести на втором этапе, спустя 3—4 месяца. Паховый канал в этих случаях следует зашить простейшим способом (сшивание обеих створок рассеченного апоневроза наружной косой мышцы), что обеспечит на третьем этапе операции без особых трудностей более легкое выделение яичка. Семенной канатик обычно ко второму этапу заметно удлиняется. На завершающем этапе операции паховый канал лучше всего зашить по А. В. Мартынову, а орхидопексию произвести по Бейлю — Китли—Соколову. Выбор способа. Наш опыт, охватывающий 200 операций по поводу крипторхизма, показал целесообразность в большинстве случаев операции по Бейлю — Китли—Соколову. Эта операция менее травматична по сравнению с операцией по Тореку— Герцену и более физиологична, так как яичко перемещается сразу в мошонку. Второй этап операции также легче при избранном нами и усовершенствованном в деталях оперативной техники варианте способа Бейля—Китли—Соколова; яичко не приходится травматично выделять из плотных сращений на бедре, мостик кожного анастомоза иссекается легко, без трудностей производится зашивание ран на бедре и мошонке. Однако у взрослых больных нередко приходится прибегать к операции по Тореку—Герцену по той причине, что ткани у них менее эластичны и тяга за остатки гунтерова тяжа может оказаться недостаточной. Швы на мошонку необходимо накладывать в два этажа, на tunica dartos и прилегающие к ней ткани тонким кетгутом, на кожу мошонки — узловатыми шелковыми швами. Если эктопированное над апоневрозом яичко легко низводится до середины мошонки, можно ограничиться простой орхидопексией (orchidopexia scrotalis). Опыт показывает, что при двусторонней паховой задержке яичка у детей следует сначала оперировать только с одной стороны, отложив операцию на другой стороне на несколько месяцев или на год. Мы наблюдали в ряде случаев после односторонней операции увеличение подвижности яичка с другой стороны и даже перемещение его к поверхностному кольцу пахового канала. Наиболее благоприятным периодом для операции низведения яичка мы считаем возраст 12—14 лет, так как к этому времени завершается процесс запоздалого опускания яичка. Оперативное перемещение яичка в мошонку и создание тем самым нормальных физиологических условий приходится на период начала сперматогенеза и интенсивного развития органа. Операция не показана при двусторонней абдоминальной задержке яичка с наличием общей эндокринной недостаточности (dystrophia adiposo-genitalis). При одновременном наличии паховой грыжи с наклонностью к ущемлению или болях в области задержанного яичка операция показана в любом возрасте. Скользящие грыжи «Не часто, но далеко и не очень редко, встречается форма грыжи, представляющая особые анатомические условия со стороны грыжевого мешка, затруднительные для малоопытных хирургов и требующие другого лечения, чем обыкновенные грыжи; это так называемая hernia par glissement, скользящая грыжа. С этой формой надо быть знакомым и об анатомии ее надо иметь ясное представление, чтобы справиться с теми затруднениями, которые представляет их лечение»[6] При скользящих грыжах одна из стенок грыжевого мешка образуется прилегающим к мешку органом, расположенным забрюшинно (рис. 64). Этими органами чаще всего являются слепая кишка, восходящий и нисходящий отделы (colon iliacum) толстой кишки, реже — мочевой пузырь. Мочеточники, почки, матка и ее придатки также могут спускаться, скользить и выходить через слабые участки передней брюшной стенки, преимущественно в паховой области, реже — под паховой связкой через бедренный канал.  Рис. 64. Скользящая грыжа слепой кишки (A. Fischer, E. Gohrbandt, F. Sauerbruch). Терминология грыж разнобразна: «грыжи от скольжения», «грыжи от соскальзывания», «соскальзывающие грыжи». Большинство авторов применяет термин «скользящие грыжи». А. П. Крымов определяет скользящие грыжи в зависимости от органа, спустившегося и прилегающего к грыжевому мешку — бедренная грыжа слепой кишки, паховая грыжа слепой кишки. Под термином «грыжа» следует понимать выхождение из брюшной полости в брюшинный (грыжевой) мешок органов, которые могут быть введены обратно в брюшную полость. Соскальзывание же забрюшинных органов может произойти и без наличия грыжевого мешка, и выпятившиеся внутренности, не покрытые брюшиной, лишь условно обозначаются как грыжа; в действительности имеется выпадение, соскальзывание, а грыжевой мешок может появиться потом, по мере увеличения выпячивания. А. П. Крымов указывает, что эти выпячивания клинически имеют все признаки обыкновенных грыж, и отсутствие грыжевого мешка выясняется часто лишь во время операции, а потому название «грыжа» дла этих выпячиваний «освящено временем и клиникой». Скользящие грыжи занимают небольшое место среди других грыж брюшной стенки. Однако трудности в распознавании, оперативной технике и частые опасные осложнения при хирургическом лечении привлекли к этим грыжам внимание многих видных хирургов [7]. По данным А. В. Гижицкого, скользяшие грыжи составляют 3,5 % всех грыж, по данным М. И. Лотоцкого (1958), — 3,06 %. По другим сводным статистикам частота сколь-зяших грыж колеблется между 0,5 и 7 % (А. Г. Сосновский, В. У. Таболова, А. В. Ильяшенко). По данным С. Я. Долецкого, Т. Ф. Ганжулевича, Риян (Ryan), скользящие грыжи наблюдаются и в детском возрасте (от 2,9 до 4,5 %). Патогенез и виды скользящих грыж. Часть скользящих грыж можно отнести к врожденным, что может быть связано с дефектами развития передней брюшной стенки и кишечника, в частности слепой кишки — органа, чаще всего спускающегося через слабый участок паховой области. В патогенезе скользящих грыж имеют значение анатомические особенности забрюшинного пространства, расположение отдельных участков кишечника в непосредственной близости к внутреннему паховому кольцу, которое при своем расширении и при слабости мышечной стенки на данном участке способствует соскальзыванию забрюшинно расположенных внутренностей. Развитию скользящих грыж благоприятствует также длительное существование грыжевого выпячивания, особенно у пожилых, значительные размеры его, а также постоянное переполнение толстых кишок газами и опускание с возрастом слепой кишки по линии перехода париетальной брюшины в висцеральную (И. Л. Цимхес, 1926). Увеличение грыжевого мешка ведет к перемещению его — через грыжевые ворота выпячиваются наружу дальнейшие участки брюшины; за брюшиной могут последовать органы, которые покрыты ею лишь частично и соединены с ней (прикреплены к ней), слепая кишка, восходящая и нисходящая части толстой кишки, мочевой пузырь. При правосторонней грыже обычно соскальзывает слепая кишка, при левосторонней — самая нижняя часть нисходящей толстой кишки и начальная часть сигмовидной, которые также отчасти лежат внебрюшинно, вследствие чего и могут образовать скользящую грыжу. На левой стороне участок толстой кишки имеет приводящее и отводящее колено, что помогает в распознавании вида грыжи. Механизм образования скользящих грыж показывает, что предполагать их наличие можно лишь при более или менее больших паховых грыжах, следовательно, чаще у мужчин. По данным А. В. Ильяшенко, из 70 оперированных им больных было 67 мужчин. Чаще всего скользящие грыжи бывают косыми правосторонними, реже — прямыми и слева; редко встречаются бедренные скользящие грыжи. По данным М. И. Лотоцкого, на 50 случаев скользящих грыж косых паховых было 41, прямых — 7 (в том числе правосторонних 33, левосторонних 15), бедренные грыжи встретились всего 2 раза. Примерно такие же соотношения приведены у А. Г. Сосновского. В связи с механизмом развития и сложившимися анатомическими отношениями скользящие грыжи разделяются на три вида: 1) инграпариетальные грыжи с полным грыжевым мешком (сюда можно отнести и грыжи толстой кишки)[21]; 2) параперитонеальные грыжи с неполным грыжевым мешком (грыжи от соскальзывания) — истинные скользящие грыжи; 3) экстраперитонеальные грыжи, когда грыжевой мешок отсутствует (выпадение мочевого пузыря, почек, мочеточников, которые могут спускаться в грыжевые ворота и без выхождения брюшинного мешка). Наиболее частым видом экстраперитонеальной грыжи является выпадение мочевого пузыря при прямой или надпузырной грыже (hernia supravesicalis). В редких случаях экстраперитонеальную скользящую грыжу может образовать и восходящая толстая кишка при подвижной слепой, как изображено на рис. 65 (Schaukelbruch — грыжа в виде качалки). Эта разновидность грыжи относится к так называемым грыжам без грыжевого мешка. В практике хирурга чаще всего встречаются параперитонеальные грыжи, а среди них первое место занимают скользящие грыжи слепой кишки, реже сигмовидной. Клиника и распознавание. Распознавание скользящих грыж представляет значительные трудности. Клиническая картина на первый взгляд мало чем отличается по своему течению и симптомам от обычных паховых грыж. Однако при более внимательном собирании анамнеза и обследовании этих больных диагноз в ряде случаев удается правильно поставить до операции или хотя бы высказать предположение о скользящей грыже. А такое предположение заставит нас обратиться к рентгенологическому исследованию толстой кишки и мочевого пузыря, к составлению определенного плана операции, а также поможет избежать далеко не редко описываемые повреждения кишки, мочевого пузыря при операции. По данным П. С. Кахидзе (1956), на 94 операции скользящих грыж ранение слепой кишки наблюдалось 14 раз. Нераспознанное во время операции ранение мочевого пузыря дает летальность в 27 % случаев (А. М. Гаспарян). Следует обратить внимание на возраст больного, длительность заболевания, большую величину и своеобразную консистенцию грыжевого выпячивания, урчание при попытке к вправлению, широкие грыжевые ворота, а также на диспепсический синдром. При соскальзывании кишки дизурические явления могут указывать на возможность непосредственного прилегания к соскальзывающим органам мочевого пузыря. Скользящие грыжи ущемляются обычно чаще; клиническое течение ущемлений их значительно тяжелее. При невправимых скользящих грыжах, чаще встречающихся, распознавание затруднительным. Важно обратить внимание на не совсем обычную симптоматику и главное помнить о возможности скользящей грыжи. Весьма труден дооперационный диагноз грыжи придатков матки. В скользящих грыжах слепой кишки может развиваться воспаление червеобразного отростка, что значительно осложняет клиническую картину, затрудняет диагностику. Причинами, ведущими к смещению червеобразного отростка в грыжевые мешки паховых и бедренных грыж, являются врожденные аномалии расположения слепой кишки, ослабление связочного аппарата кишечника с последующим опусканием слепой кишки с червеобразным отростком по типу скользящей грыжи, значительная длина отростка. Червеобразный отросток чаще находят в правосторонних паховых грыжах, а при обратном расположении внутренностей — и в левосторонних. Отросток может находиться в грыжевом мешке полностью или же только своей дистальной частью, или в грыжевой мешок может войти средняя часть отростка, а дистальная часть его будет располагаться в брюшной полости (Н. И. Краковский). Весьма редко червеобразный отросток встречается в грыжах белой линии.  Рис. 65. Скользящая грыжа (грыжа без грыжевого ущемления может быть мешка) Патологические явления в червеобразном отростке, сместившемся в грыжевой мешок, разнообразны, начиная с катаральных явлений и кончая деструктивными процессами вплоть до перфорации (грыжевой аппендицит). Аппендицит в грыжевом мешке может наблюдаться как в неущемленной, так и в ущемленной грыже. Клиническая картина аппендицита, развивающегося в грыжевом мешке, начинается с болевых ощущений, которые сосредоточиваются в самом грыжевом выпячивании. При остром аппендиците, развившемся в грыжевом мешке паховой грыжи, отмечается значительная гиперестезия кожи мошонки, отек ее. Явления непроходимости кишечника развиваются позднее, чем при ущемлении грыжи. В связи с деструктивными процессами в червеобразном отростке наблюдается гнойный экссудат в грыжевом мешке, а также в брюшной полости (сообщающийся перитонит). Пальцевое исследование прямой кишки позволит получить данные о воспалительном процессе в брюшной полости. При обычной ущемленной грыже болевые ощущения выражены не так резко, как при ущемлении грыжи с одновременным воспалением червеобразного отростка. При деструктивных изменениях в отростке может развиваться флегмона с образованием калового свища в неоперированных случаях (А. М. Нечаев). После удаления отростка тактика хирурга соответствует общепринятой методике для осложненных ущемленных грыж. Закрытие пахового канала производится по наиболее простому способу. При случайном обнаружении неизмененного червеобразного отростка в грыжевом мешке необходимо обязательное удаление его. В случае удаления червеобразного отростка как при неущемлен-ных, так и при ущемленных грыжах необходимо в справке, выдаваемой больному, указать об аппендэктомии. Операции при скользящих грыжах толстой кишки. В связи со своеобразием хирургической анатомии эти операции могут представить значительные трудности, особенно при плохо вправимых грыжах большой величины. Оперативные методы при скользящих грыжах могут быть распределены на следующие группы: 1. Вправление грыжевого содержимого en masse (репозиция). 2. Перитонизация соскользнувших участков толстой кишки с последующим вправлением их в брюшную полость. 3. Фиксация соскользнувшего участка кишки к перед ней брюшной стенке. 4. Мезентериальная пластика и фиксация соскользнувшего участка к передней поверхности задней стенки живота. На схеме по М. И. Потоцкому (рис. 66) хорошо представлены основные способы хирургического лечения наиболее часто встречающихся скользящих грыж толстой кишки. Способы оперативного лечения скользящих грыж 1. Способ Саварио (Savario): вскрывают паховый канал, освобождают грыжевое выпячивание от спаек до поперечной фасции, вскрывают грыжевой мешок и после освобождения скользящей кишки и зашивания вскрытого мешка последний вместе с кишкой вправляют в брюшную полость (рис. 66, а, б). 2. Способ Б и вена (Beven): после вправления грыжевого содержимого и резекции грыжевого мешка накладывают кисетный шов на остатки грыжевого мешка и стенки кишки (рис. 66, е, г). 3. Способ Баркера (Barker), Гартмана (Hartmann) и Э р к е с a (Erkes): после резекции грыжевого мешка культю последнего ушивают, а длинные концы нитей проводят позади пупартовой связки, возможно выше, через переднюю брюшную стенку (сзади наперед) (рис. 66, д, ё). 4. Способ Ларденау — О к и н ч и ц a (Lardenois) : после герниолапаротомии и отделения задней стенки кишки от забрюшинной клетчатки грыжевое содержимое вправляют и производят резекцию грыжевого мешка. Вправленную кишку фиксируют к брюшной стенке несколькими швами (рис. 66, ж, з). 5. Способ Морестена (Morestin) рекомендуется при скользящих грыжах сигмовидной кишки. Во время лапаротомии (или герниолапаротомии) кишку, входящую в состав грыжи, втягивают со стороны брюшной полости, причем в грыжевом мешке образуется по две складки, которые сближаются тем больше, чем больше втягивается кишка в брюшную полость. Обе эти складки сшивают между собой, образуя как бы новую «брыжейку» кишки. Вновь образованную «брыжейку» подшивают к пристеночной брюшине (рис. 66, и, к, л, м). 6. Способ А. Г. Сосновского (1950) основан на перитонизации слепой кишки двумя лоскутами, выкроенными из грыжевого мешка; автор назвал этот способ «гамаком». 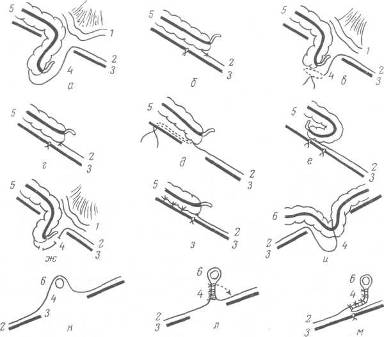 Рис. 66. Операции при скользящих грыжах (по М. И. Лотоцкому). 1 — тонкая кишка; 2 — париетальная брюшина; 3 — апоневроз; 4 — грышевой мешок; 5 — слепая кишка с восходящей; 6 —сигмовидная кишка. СП. Федоров (1903) при скользящих грыжах подтягивал слепую и восходящую кишки в брюшную полость и фиксировал их к передней поверхности задней брюшной стенки; то же рекомендовал и А. П. Крымов (1950). В связи со своеобразием анатомо-топографических условий при скользящих грыжах, значительными патологоанатомическими изменениями, а также длительностью заболевания и возрастом больных (обращаются к хирургу чаще всего люди пожилого возраста) операции эти технически довольно трудны даже для опытных хирургов, и часто наблюдаются рецидивы. П. С. Кахидзе приводит отдаленные результаты 94 операций по поводу скользящих грыж мочевого пузыря, — рецидивы наступили в 43,6 % случаев, причем 80,5 % рецидивов приходится на первые 6 месяцев после операции[22]. Предупреждение опасных осложнений при операции скользящих грыж и выбор способа операции 1. При большой невправимой (или неполностью вправимой) паховой грыже у пожилого мужчины, сопровождающейся выраженным болевым синдромом, диспепсическими явлениями, склонностью к частичным ущемлениям, надо всегда помнить о скользящей грыже. 2. При предположении о скользящей грыже следует детально уточнить анамнез, провести тщательное обследование, включающее ирригоскопию, а при показаниях — цистоскопию и цистографию. Соответственно данным исследования надо составить предварительный план операции, выбрать наиболее целесообразный способ устранения грыжи. При этом следует внимательно взвесить показанность хирургического вмешательства, возраст и общее состояние больного. 3. Тщательно, послойно, осторожно рассекая ткани, надо помнить о своеобразных атипичных анатомических соотношениях при скользящих грыжах, об опасности повреждения кишки, мочевого пузыря. 4. Если грыжевой мешок имеет не совсем обычный вид, стенка его толста, «мясиста», необычного цвета, легко кровоточит, при выделении следует, не вскрывая мешок, взять его в складку и прощупать между большим и указательным пальцами; при этом приеме можно ясно ощутить необычную пастозность стенки «мешка», а иногда и пульсацию сосудов (чего никогда не бывает при ощупывании мешка обычной грыжи). При такой ситуации надо осторожно вскрыть мешок по его медиальной поверхности в наиболее тонком участке. 5. Не следует стремиться к обработке грыжевого мешка обычным путем (выделение и высокая перевязка шейки). Это не представляется возможным при скользящих грыжах, так как выпавшую кишку нельзя отделить от грыжевого мешка; такая препаровка может привести к повреждению сосудов, питающих стенку толстой кишки. Эти сосуды находятся у латеральной поверхности «грыжевого мешка» и их можно не заметить. Просмотренное повреждение сосудов может повлечь за собой некроз толстой кишки со всеми вытекающими отсюда последствиями вплоть до летального исхода. 6. Если хирург распознал скользящую грыжу только после значительного повреждения органов или нарушения васкуляризации стенки кишки, он должен быстро принять решение о расширении доступа (герниолапаротомия) и устранить опасное осложнение (тщательный шов поврежденного органа, при показаниях — резекция кишки). 7. Значительную опасность при операции скользящей грыжи представляет нераспознанное повреждение мочевого пузыря, которое можно просмотреть, если в грыжевой мешок выпячивается истонченная стенка дивертикула мочевого пузыря. В этих случаях лишь предоперационная цистоскопия (цистография) может помочь предупредить опасное осложнение. При выпадении значительной части стенки мочевого пузыря, всех его слоев распознавание облегчается (толщина стенки «мешка», развитая венозная сеть, скопление жировой клетчатки). Рану мочевого пузыря следует зашить двухэтажным швом (нижний — кетгутом, не захватывая слизистой оболочки пузыря) и ввести постоянный катетер на 2—3 дня. 8. От разновидности скользящей грыжи, ее величины, характера грыжевого мешка и его содержимого, степени развития сращений, вправимости зависит сложность хирургического вмешательства и выбор способа операции. При небольших вправимых грыжах можно ограничиться восстановлением целости рассеченного брюшинного листка (грыжевого мешка), вправлением грыжевого выпячивания и надежным закрытием пахового канала (укреплением задней стенки его). При больших трудновправимых грыжах целесообразно расширить доступ (герниолапаротомия), освободить соскользнувшую кишку от сращений и закончить операцию одним из указанных выше способов восстановления нормальных анатомических соотношений (соединение листков брюшины, вентрофиксация). Способы эти анатомически обоснованы, но они сложны в своем выполнении и требуют хорошей ориентировки и достаточного опыта хирурга. Пластику пахового канала производят с учетом состояния тканей и высоты пахового промежутка. Интерстициальные паховые грыжи Паховая поверхностная грыжа (подкожная) (hernia inguinalis superficialis subcutanea). Грыжевой мешок выходит через поверхностное отверстие пахового канала, направляясь далее не в мошонку, а в подкожную клетчатку, располагаясь над апоневрозом наружной косой мышцы живота и поверхностной фасцией. Грыжевой мешок может дальше направляться к передней верхней ости подвздошной кости или к пупку. Грыжевой мешок может также направиться под кожу бедра в верхнесрединную часть бедренного треугольника (trigonum femorale — PNA) и к промежности, кзади от мошонки (рис. 67, а). 1, 2, 3, 4, 5, 6, 7, 8, 9, 10, 11, 12, 13, 14, 15, 16, 17, 18, 19, 20 |
|||||||